
|

|


|

|

母親と赤ちゃんとを結ぶヘソの緒(臍帯:さいたい)と、胎盤の中に含まれる血液をさい帯血といいます。さい帯血は通常の出産の場合、出産後は不要となり、一般的には医療廃棄物として捨てられてしまいます。
しかし、その中には骨髄と同じように、血液細胞を作り出すもとである「造血幹細胞」がたくさん含まれていることが、1982年に、中畑龍俊(現・京大教授)先生によって発見されました。
この造血幹細胞を活用すると、骨髄移植と同様の治療を行うことができます。さい帯血を用いて行う治療を「さい帯血移植」といいます。
さい帯血移植によると、白血病や再生不良性貧血、全天性免疫不全症、先天性代謝異常疾患などの病気を治療することが出来ます。(しかし、再生不良性貧血の患者さんに対するさい帯血の移植成績は悪く、その多くが生着不全に終わっています)
さい帯血移植は、1994年東海大学で血縁者間で初めて行われました。非血縁者間では、1997年2月横浜市立病院で行われたのが第1例目です。その後、以下のように順調のその移植例が増加しています。
1.造血幹細胞の増殖力が強い
さい帯血の中に含まれている造血細胞は、骨髄の中の造血細胞よりも増殖能力が強いのが特徴です。骨髄移植では患者さんの体重1kgあたり3億個の細胞がないと移植はできませんが、さい帯血移植の場合にはその10分の1程度の細胞数でも移植が可能です。
2.白血球型が一部不適合でも移植可能
さい帯血移植のもう一つの特徴は、移植後に起きる免疫反応である移植片対宿主病(GVHD)が、骨髄移植よりも軽いという点です。そのため、骨髄移植の場合にはHLA抗原を、最低でも6つの内5つが合わせないと移植が行えませんが、さい帯血移植では6つの内4つが合っていれば移植ができます。
3.移植実施までの期間が短い
さい帯血は、採取後冷凍保存されているので、患者に移植が必要と判断され、適したさい帯血が見つかれば、移植までの期間が骨髄移植と比較して非常に短期間で可能となります。
4.採取できる細胞数に限りがある
1人の赤ちゃんのへその緒と胎盤から採取されるさい帯血の量には限りがあります。
そのため、臍帯血移植が始まった当初は、体重の軽い患者(乳幼児)しか移植治療が出来ませんでした。
しかし、各さい帯血バンクは、より多くの細胞を含むさい帯血を集めるように努力をしており、また、複数のさい帯血を同時に移植するなどの方法によって、成人を含む体重の重い患者にも移植が可能になってくると思われます。5.造血機能の回復が遅い
一般に、さい帯血移植では、骨髄移植や末梢血幹細胞移植に比べて、赤血球、白血球及び血小板などの血液細胞が十分な数に増えるまでの時間が長くかかります。そのため、移植後の感染症や出血に対する管理を、慎重に行う必要があります。
年度 さい帯血移植
実施数累計
移植数1996年度 1例 1例 1997年度 19例 20例 1998年度 77例 97例 1999年度 114例 211例 2000年度 169例 380例 2001年度 221例 601例 2002年度 294例 895例 2003年度 105例 1000例 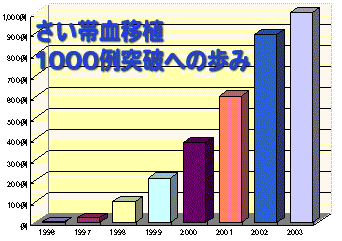
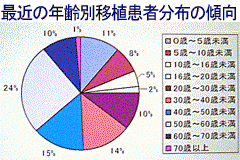
移植が始まった当初は、体重の少ない乳幼児に限って行われてきましたが、近年はその割合が逆転し、8割近くが16歳以上への移植となっています。